Accès rapide
La nutrition entérale
La nutrition entérale est la méthode de nutrition artificielle la plus « naturelle » car elle utilise une grande partie du système digestif.
En effet, les nutriments sont directement acheminés dans l’estomac ou le jéjunum par différents dispositifs médicaux.
Les nutriments sont transformés pour être absorbés au niveau de l'intestin.
La nutrition entérale est un soin à part entière et nécessite une hygiène rigoureuse mais pas d’asepsie. Elle peut se faire à domicile, après une formation à l’hôpital complétée par le prestataire de santé à domicile (PSAD).
Quand il devient insuffisant, impossible, ou dangereux de manger normalement par la bouche, elle est utilisée en première intention à condition qu’une grande partie du tube digestif soit fonctionnelle et capable d’absorber les nutriments.
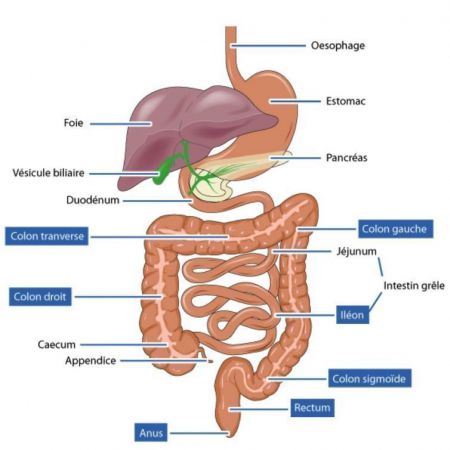
La digestion
Le but de l’alimentation naturelle est d’apporter au corps tous les éléments nécessaires à la vie, la croissance, l’énergie : protéines, lipides, glucides, vitamines, oligo-éléments.
Dès l’entrée par la bouche, les aliments commencent à être digérés : imbibés de salive, malaxés par les dents, ils descendent dans l’estomac via l’œsophage et sont broyés par le muscle gastrique, aidé par les sucs gastriques.
Puis le bol alimentaire traverse le pylore, gagne le duodénum puis le jéjunum, l’iléon. Pendant tout ce trajet, il y a absorption des protéines, lipides, glucides, vitamines, oligo-éléments et eau à travers la paroi du tube digestif et transfert dans l’organisme par le système sanguin.
Puis le reste du bol alimentaire arrive dans le côlon où c’est au tour de l’eau d’être absorbée (cæcum puis côlon droit ou ascendant puis côlon transverse puis côlon gauche ou descendant puis côlon sygmoïde puis rectum) et les selles sont évacuées par l’anus.
Après la résection (ablation) d’une partie du grêle ou du côlon, les parties restantes sont parfois capables de se spécialiser pour reprendre une partie du travail de la partie manquante.
Sondes et boutons
Avec la nutrition entérale, les nutriments sont directement acheminés dans l’estomac, le duodénum ou le jéjunum par différents moyens :
- à l’aide d’une sonde nasale : sonde entrant par le nez, passant par l’œsophage et allant dans l’estomac ou plus bas dans le duodénum ;
- soit à l’aide d’une gastrotomie : point d’entrée directement dans l’estomac ;
- soit à l’aide d’une jéjunostomie : point d’entrée directement dans le jéjunum.
La sonde nasale, qui est préférée pour les indications de nutrition entérale de courte durée, est posée par une infirmière qui formera le patient ou sa famille au changement de sonde (pose - dépose). Selon les indications, la tolérance et l’âge de chacun, la sonde peut être mise en place pour chaque utilisation (branchement de la nutrition) ou conservée en place un maximum de deux semaines.
Pour des raisons esthétiques et de vie sociale, certains patients, notamment les adolescents ou les adultes, préfèrent la sonde nasale qu’ils peuvent retirer en dehors des branchements.
Les différents systèmes qui permettent l’accès au tube digestif au travers de la paroi abdominale sont des sondes ou des boutons. Ces dispositifs médicaux sont constitués d’un tube qui permet le passage des nutriments, traversant la paroi abdominale, et terminés par un ballonnet (gonflable ou creux) ou une collerette, qui permet de bloquer le tube à la paroi interne de l’estomac ou du jéjunum afin d’éviter les fuites de liquides internes (gastrique ou bol alimentaire).
Quand ce tube est une sonde, la tubulure amenant les nutriments est directement raccordée à cette sonde.
Quand ce tube est un bouton, on lui ajuste un raccord spécifique à ce bouton (marque, calibre) sur lequel on branchera la tubulure qui vient de la pompe.
Les sondes ou boutons sont posés sous anesthésie locale ou générale, selon l’âge et l’état du patient et l’estomac ou le jéjunum sont directement abouchés (plaqués) à la paroi abdominale. 24 heures après l’intervention, on peut déjà nourrir le patient par cette voie.
Ces sondes et boutons doivent être changés régulièrement car le contact avec les sucs digestifs les érodent. Ils doivent également être changés quand le calibre du tube et sa longueur ne correspondent plus à la morphologie du patient.
Les boutons ou sondes à ballonnet gonflable se changent facilement et les patients ou leur famille apprennent à le faire seuls à domicile. Les boutons ou sondes à ballonnet creux ou sans ballonnet (à collerette) sont plus compliqués à changer car ils peuvent nécessiter l’aide d’un mandrin et cette intervention est le plus souvent faite par un gastro-entérologue ou un chirurgien.
Il existe une vingtaine de laboratoires qui fabriquent et commercialisent des boutons et des sondes. Le choix est grand. Il dépend de l’indication de la nutrition entérale, de sa durée, de l’évolution possible de la pathologie et de l’âge du patient.
Gravité, seringues et pompes

Avant la vulgarisation des pompes de nutrition, on utilisait tout simplement la gravité pour administrer les nutriments. Cette méthode permettait un débit faible mais supposait que le patient reste sur un lit pour être parfaitement détendu et ne pas se contracter et clamper la sonde.
La modernisation du matériel permet de choisir la technique la plus adaptée aux contraintes du quotidien du patient.
Dans certains cas, si le patient le tolère bien, on pourra administrer directement les nutriments à l’aide d’une grosse seringue avec un débit très rapide. Cette méthode permet de passer une grande quantité en très peu de temps, sans nécessiter de matériel très technique. Elle n’est possible que chez des patients dont la taille de l’estomac est normale et son débit de vidange également, en particulier des adultes ou des adolescents, pas chez les enfants ni les nourrissons.
Quand le débit d’injection des nutriments doit être contrôlé de façon très précise et régulière et que leur administration est étalée dans le temps, on utilise une pompe qui régule à la fois la vitesse et le volume à délivrer. Cette pompe et la poche de nutriments qui lui est raccordée peuvent être accrochées à un pied à perfusion quand le patient est alité (ou la nuit), ou se ranger dans un sac à dos fourni par le fabriquant (ou adapté par le patient ou sa famille) afin de pouvoir se déplacer partout en étant nourri en continu.
Les nutriments
 Les nutriments administrés de cette façon sont digérés et absorbés à partir de l'estomac ou du jéjunum jusqu’au côlon.
Les nutriments administrés de cette façon sont digérés et absorbés à partir de l'estomac ou du jéjunum jusqu’au côlon.
Ils peuvent être préparés industriellement et dans ce cas ils ont une composition standard adaptée à chaque cas car le choix est vaste (plus d’une trentaine de type), ou être composés d’un mélange de nutriments et eau mis dans une poche spéciale. Ces mélanges à la carte sont particulièrement utilisés en pédiatrie où il faut adapter rapidement les compositions en fonction des variations de poids et des besoins.
Ces nutriments tout prêts ou à la carte sont acheminés via une tubulure vers le point d’entrée (nez, estomac, jéjunum) le plus souvent à l’aide d’une pompe pour avoir un débit régulier.
Le retour à domicile
 Les premières circulaires permettant la nutrition entérale à domicile (NEAD) datent de 1988 et 1993. Elles reconnaissent la nutrition entérale comme un soin de haute technicité mais très peu pris en charge par la Sécurité Sociale.
Les premières circulaires permettant la nutrition entérale à domicile (NEAD) datent de 1988 et 1993. Elles reconnaissent la nutrition entérale comme un soin de haute technicité mais très peu pris en charge par la Sécurité Sociale.
Les premières normes européennes pour les pompes de nutrition entérale datent de 1999. Elles permettent de standardiser les normes concernant les alarmes obligatoires et la fiabilité des débits.
L’arrêté ministériel du 20 septembre 2000 permet la prise en charge des patients en entérale par les PSAD, donc totalement par la Sécurité Sociale sous forme de forfait journalier et autorise le choix du PSAD par le patient.
Les normes de couleur pour l’entérale (violet) commencent à apparaître en 2003 pour les différencier de la parentérale et de tout ce qui est perfusion afin d’éviter les accidents dus aux confusions. Ces normes s’accentuent avec des types de connexions qui vont être incompatibles avec ceux de la perfusion (trocarts, embouts et pas de vis différents).
Tous ces paramètres techniques et administratifs font qu’aujourd’hui la nutrition entérale à domicile est possible dans les meilleures conditions. Si sa pathologie le permet, un patient, enfant ou adulte, peut continuer à vivre une vie aussi normale que possible, poursuivre une scolarité, des études, un travail, des activités physiques, des déplacements, et une vie sociale.
Le mode de vie en nutrition entérale reste très proche de la normale : possibilité de se laver comme tout le monde, d’aller à la piscine, à la mer, en voyage, de faire la plupart des sports (ceux qui ne forcent pas trop sur les abdominaux).
Selon les indications qui entrainent la nutrition entérale, la vie quotidienne sera plus ou moins normale mais surtout améliorée : c’est le but. C’est un moyen de « survie » qui permet de palier à une alimentation défectueuse. Le patient en nutrition entérale retrouve les forces qu’il a perdues par une dénutrition ou une malformation digestive ou toute autre pathologie. Il peut ainsi récupérer une vie quotidienne et sociale tolérable.
Les soins quotidiens pour la nutrition entérale sont simples. Ils sont liés essentiellement à l’entretien de la sonde, de la gastrostomie ou de la jéjunostomie et aux changements de sondes, selon le cas. Dans le cas des systèmes à ballonnets gonflables, il faut contrôler régulièrement le remplissage du ballonnet.
Pour les sondes nasales, elles peuvent être arrachées facilement surtout chez les tous petits. Dans ce cas on les fixe sur le côté du visage en plusieurs points avec des adhésifs, eux-mêmes posés sur une petite plaque adhésive en silicone qui est bien tolérée par leur peau délicate et on les passe derrière l’oreille.
Pour toutes les sondes ou boutons de stomie, il peut arriver que ce dispositif soit accidentellement extrait de l’estomac ou du jéjunum, ce qui n’est pas très grave. Mais il faut réagir très rapidement car les trous de stomie se referment très vite (moins d’une heure). On met très vite une autre sonde en place ou un autre bouton. Au cours de la formation à l’hôpital avant la sortie à domicile, le formateur apprend comment réagir et que faire dans ce cas et le PSAD ou l’hôpital fournit le matériel adéquat.
Un orifice de stomie est en perpétuelle cicatrisation, c’est pour cela qu’il se referme très vite et peut générer des bourgeons cicatriciels. Autour de l’orifice des stomies, ces excroissances rougeâtres sont du tissu cicatriciel qui peut être douloureux. Se conformer aux indications du stomathérapeute ou du médecin pour les traitements à appliquer localement. Si la douleur est très supportable, un peu d’eau, du savon et un bon séchage plusieurs fois dans la journée sont suffisants. Surveiller tous les jours l’état de la stomie et bien la nettoyer permet d’éviter d’avoir recours à des traitements plus invasifs.
Sur le pourtour de la stomie, les sucs gastriques acides peuvent parfois s’échapper, notamment quand la sonde ou le bouton n’ont plus une taille correcte. Dans ce cas, des brûlures ou des inflammations apparaissent et doivent être traitées avec des pommades grasses.
Ces lésions (bourgeons - brûlures) peuvent apparaitre et disparaitre spontanément.
Les gastrostomies et jéjunostomies peuvent également être utilisées pour décompresser l’estomac ou le haut de l’intestin grêle. Elles sont alors des stomies de décharge et servent à faire « vomir » le patient du surplus de matières et de gaz qui le gênent.
D’un point de vue psychologique, les dispositifs utilisés pour la nutriton entérale restent des moyens invasifs qui vont modifier l’image corporelle que l’on a de soi et que l’on présente aux autres. Pour ceux qui ont cette nutrition depuis tout petit, elle fait partie intégrante de leur corps et ils la gèrent comme une partie à part entière de leur corps. Pour ceux qui sont appareillés plus tardivement, les dispositifs demeurent envahissants et parfois difficiles à gérer dans la vie quotidienne et surtout sociale. Il est important dans ce cas de se faire aider à accepter ce moyen de survie afin de pouvoir vivre le plus normalement possible.
