Accès rapide
La nutrition parentérale
Le terme parentéral signifie passer à côté du tube digestif. Cette méthode de nutrition artificielle est utilisée dans les cas où la nutrition entérale n’est pas possible ou insuffisante. Ce type de nutrition n’utilise pas du tout le tube digestif mais le système sanguin à la place de l'alimentation orale et de la digestion.
Dans ce cas, les éléments nutritifs sont directement acheminés dans le sang par différents dispositifs médicaux qui utilisent le système vasculaire et les nutriments sont immédiatement assimilables par l’ensemble du corps. Ceux-ci sont conditionnés dans des poches stériles et acheminés à l’aide d’une pompe.
La nutrition parentérale est un soin à part entière et nécessite une hygiène très stricte et des conditions d’asepsie totale. C’est un soin qui peut être pratiqué à domicile par des infirmiers libéraux ou par le patient et/ou sa famille après une formation dispensée, validée et contrôlée par l’hôpital référent et par le prestataire de santé à domicile.
Elle permet d’apporter au corps via les vaisseaux les nutriments (protéines, lipides, glucides), les vitamines, les oligo-éléments et l’eau sous une forme directement utilisable par les organes.
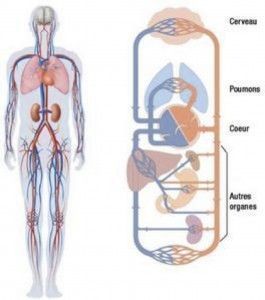
Le système sanguin et la circulation
Le système sanguin est composé de deux circuits : artériel et veineux.
Les vaisseaux transportent, par l’intermédiaire du sang, les éléments nécessaires à la vie des organes : eau, oxygène, nutriments.
La circulation sanguine artérielle apporte ces éléments et le système veineux évacue les déchets. Les échanges entre les organes et les artères et les veines se font au niveau d’un réseau capillaire (ramifications terminales de très petite taille).
Tout ce système est activé par une pompe : le cœur.
Les échanges au niveau des poumons apportent l’oxygène et éliminent le gaz carbonique.
Les différentes voies d'abord
Différents dispositifs médicaux sont utilisés pour distribuer la nutrition parentérale dans le système sanguin. Leur choix dépendra de la durée estimée de la nutrition, de l’état veineux du patient et des indications.
Cathéter court veineux
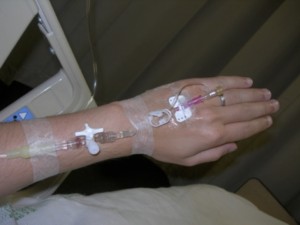 Le cathéter court veineux est un petit tuyau fin placé dans une veine périphérique superficielle, par exemple une veine de l’avant-bras ou de la main, qui permet d’administrer des solutés hydriques et électrolytiques, des médicaments, des transfusions. Elle est aussi utilisée pour une nutrition parentérale de courte durée, environ une semaine.
Le cathéter court veineux est un petit tuyau fin placé dans une veine périphérique superficielle, par exemple une veine de l’avant-bras ou de la main, qui permet d’administrer des solutés hydriques et électrolytiques, des médicaments, des transfusions. Elle est aussi utilisée pour une nutrition parentérale de courte durée, environ une semaine.
La manipulation d’un cathéter court veineux demande une asepsie locale stricte : lavage des mains, nettoyage de l’emplacement du cathéter avec un antiseptique, matériel stérile, compresses stériles, maintien en place du cathéter sous film adhésif stérile étanche. C’est la perfusion intraveineuse de courte durée la plus classique.
Un cathéter court veineux est mis en service immédiatement après sa pose. Il est plutôt utilisé de façon continue car en cas d’arrêt du débit de perfusion, il y a risque de coagulation du sang. Ce type de cathéter est changé environ toutes les 72 heures et à chaque fois il faut changer de veine ou remonter plus sur son trajet. C’est pour cette raison qu’une nutrition parentérale d’une durée plus longue qu’environ une semaine nécessite la mise en place d’un système de perfusion différent. Ce système n’est jamais utilisé à domicile.
Cathéter veineux central
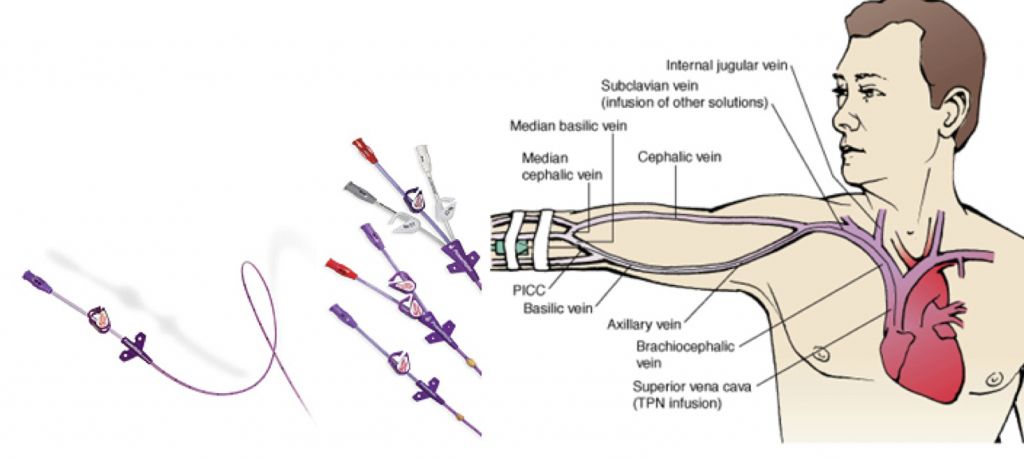
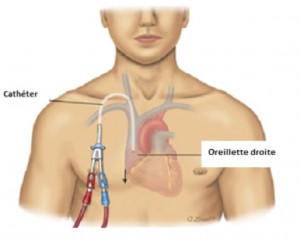 Le cathéter veineux central est utilisé pour la nutrition parentérale au long cours. C’est un cathéter mis en place dans le système veineux profond. Il démarre de la veine sous-clavière ou de la veine jugulaire ou de la veine fémorale pour finir dans les veines caves supérieures ou inférieures ou même jusqu’au cœur au niveau de l’oreillette droite. Il existe plusieurs types de cathéter, en polyuréthane ou en silicone, avec une ou plusieurs voies extérieures.
Le cathéter veineux central est utilisé pour la nutrition parentérale au long cours. C’est un cathéter mis en place dans le système veineux profond. Il démarre de la veine sous-clavière ou de la veine jugulaire ou de la veine fémorale pour finir dans les veines caves supérieures ou inférieures ou même jusqu’au cœur au niveau de l’oreillette droite. Il existe plusieurs types de cathéter, en polyuréthane ou en silicone, avec une ou plusieurs voies extérieures.
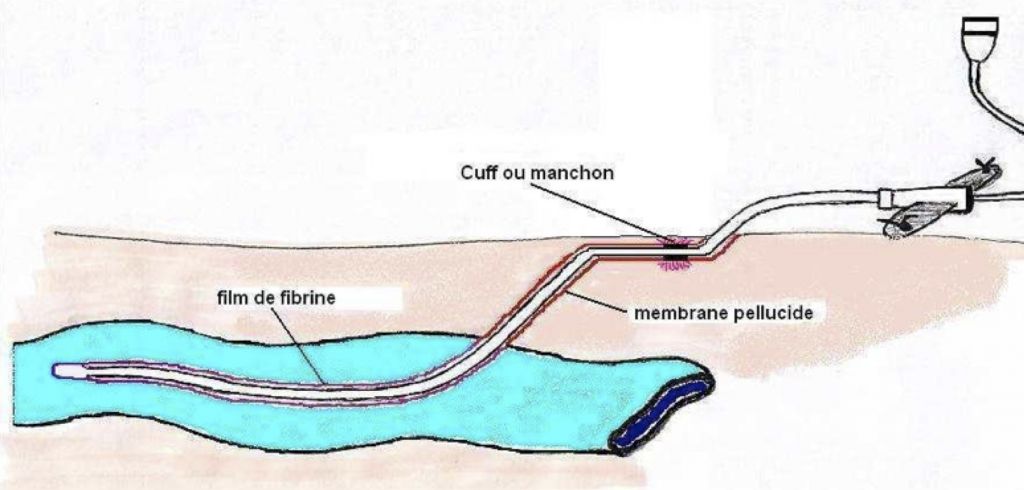
Le cathéter veineux central peut être simple ou en partie tunnellisé. Dans le cas d’un cathéter tunnellisé (type Broviac), celui-ci est inséré en voie profonde. Il suit ensuite un trajet sous-cutané pour s’éloigner du point d’entrée cutané extérieur (tunnel). Puis il est fixé sur la peau à un endroit pratique pour les soins. Par exemple, pour un cathéter en voie jugulaire droite, on va faire ressortir la partie extérieure au niveau du haut du thorax à droite.
Au point de sortie cutanée, le cathéter est fixé à la peau par des points de sutures, par l’intermédiaire d’une ailette. Certains cathéters tunellisés n’ont pas besoin de point de suture pour leur fixation cutanée car ils possèdent un manchon ou cuff qui les maintiennent en place et évite en partie les infections extérieures.
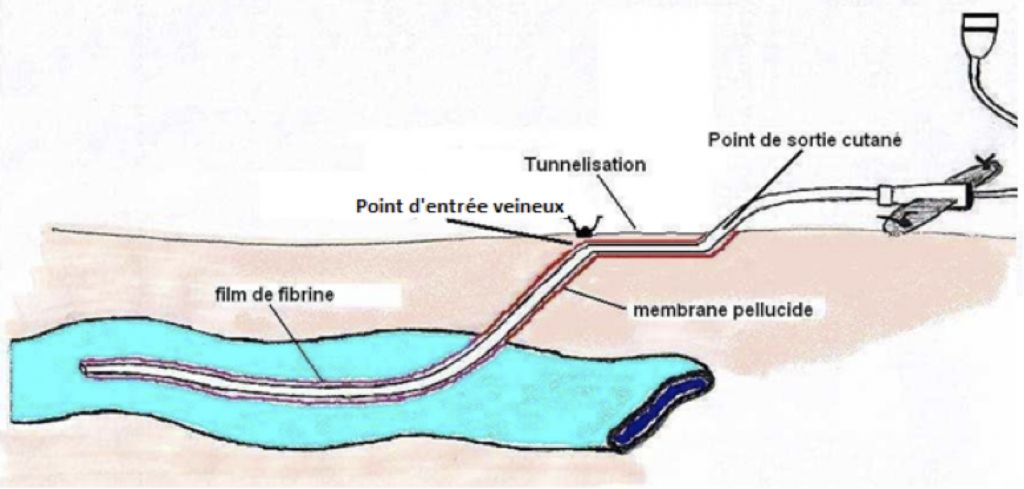
Le cathéter veineux central est posé au bloc opératoire, en milieu stérile, en principe sous anesthésie générale, surtout en pédiatrie. Quand il est mis en place sous anesthésie locale, le patient est sédaté légèrement. Une fois en place, il est utilisable immédiatement.
Les branchements sur cathéter central sont effectués en stérile total avec du matériel stérile à usage unique. Dans ce dernier cas, on commence par s’isoler dans une pièce, fenêtres et portes fermées, dans laquelle on aura désinfecté les surfaces sur lesquelles on va manipuler le matériel.
Pour éviter toute infection aéroportée, on utilise un masque pour toute personne présente dans la pièce. Pour éviter toute infection de contact, on porte une charlotte. Pour la manipulation on pratique le lavage des mains au savon puis au désinfectant. Ensuite on déballe le matériel stérile et on s’équipe de gants et blouse stérile selon le protocole de l’hôpital. On effectue ensuite toutes les manipulations de branchement ou le débranchement en fonction de la pompe et du protocole.
En cas de problème sur la ligne de perfusion ou sur le cathéter veineux central, on se réfère aux conduites à tenir du protocole et on n’hésite pas à contacter l’hôpital.
Chambre implantable
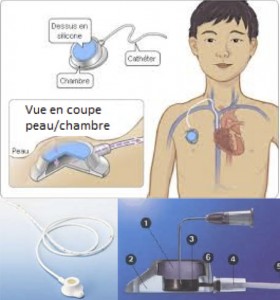 Une chambre implantable ou CIP (chambre implantable percutanée) ou CCI (cathéter à chambre implantable) ou PAC (Port-a-Cath) ou CPV (chambre de perfusion veineuse) est reliée à un cathéter.
Une chambre implantable ou CIP (chambre implantable percutanée) ou CCI (cathéter à chambre implantable) ou PAC (Port-a-Cath) ou CPV (chambre de perfusion veineuse) est reliée à un cathéter.
Elle se présente sous la forme d’une petite boîte fermée par une membrane, à laquelle est raccordé le cathéter. Elle est posée au bloc opératoire sous anesthésie locale ou générale et le début de sa technique de mise en place est la même que pour le cathéter veineux central. On utilise de la même façon une veine profonde. La différence se situe au niveau de la sortie cutanée qui sera utilisée pour les branchements. Elle est implantée sous la peau mais reste palpable et un peu visible. Après un examen radiologique, elle est utilisable immédiatement.
Les branchements sur CIP se font en stérile total comme le cathéter central. La différence réside dans le fait qu’on pique la peau à l’aide d’une aiguille spécifique (Huber) afin de perforer la membrane souple de la chambre et non de visser l’extrémité de la tubulure au cathéter. Lors de la mise en route du branchement, la perfusion va remplir la chambre et se diriger vers le cathéter. L’aiguille est maintenue en place par un système de bande adhésive puis le tout est recouvert d’un pansement protecteur.
En dehors des temps de branchement, la CIP étant sous la peau, à la différence du cathéter central, il n’est pas nécessaire de mettre un pansement puisque la peau protège le système. On peut ainsi se doucher ou se baigner sans risque infectieux. Cette technique est utilisée aussi bien à l’hôpital qu’au domicile.
Cathéter veineux de bras
 Le cathéter veineux de bras ou cathéter central inséré périphériquement ou PICC-line (peripheric inserted central catheter) utilise une voie d’abord veineuse périphérique profonde au niveau du bras (pli du coude) ou de la jambe qui se prolonge par un cathéter veineux central.
Le cathéter veineux de bras ou cathéter central inséré périphériquement ou PICC-line (peripheric inserted central catheter) utilise une voie d’abord veineuse périphérique profonde au niveau du bras (pli du coude) ou de la jambe qui se prolonge par un cathéter veineux central.
Il peut être à une ou plusieurs voies, avec ou sans valve. La mise en place est la même que pour le cathéter veineux central, avec un départ au niveau du membre. La sortie du cathéter évite l’articulation du coude ou du genou afin de la libérer des pliures. Il est utilisable immédiatement après la pose et un contrôle radiologique.
Les manipulations de branchements et débranchements se font en stérile total comme pour le cathérer central. La sortie du cathéter sur le membre nécessite également le même type de protection que celui du cathéter central (pansement stérile).
Au niveau du bras, la difficulté est de faire son pansement et ses branchements seul. Le pansement au niveau d’un membre est plus facile à isoler pour les douches, et les bains. Les efforts ou les gestes violents sont à éviter au niveau du membre porteur du cathéter.
Fistule artério-veineuse
La fistule artério-veineuse est l’anastomose (connexion) d’une veine et d’une artère radiale ou fémorale (bras ou cuisse). L’intervention se fait sous anesthésie locale ou générale, sur la partie la plus près du poignet ou du genou afin de préserver le capital veineux. La connexion entre une veine et une artère permet d’augmenter la pression sanguine, le débit sanguin et l’épaisseur de la paroi du vaisseau afin de pouvoir résister aux perfusions répétées sur la veine artérialisée.
Après l’intervention, la cicatrisation de l’anastomose et la dilatation de la connexion nécessitent du temps (de un à trois mois en général). C’est une technique qui demande d’être prévue à l’avance avant de pouvoir être utilisée. Pendant cette période post-opératoire, la fistule doit être surveillée et protégée. En particulier on surveille le Thrill : sensation de turbulence au toucher du sang artériel qui passe dans la veine.
Les branchements sur fistule se font en stérile presque total. Après lavage simple et désinfection très large du site d’injection au niveau de l’avant-bras, on pique avec un Cathlon la partie veineuse élargie par la pression artérielle en aval de la fistule. Après vérification du retour veineux, on branche la perfusion de parentérale. Selon le protocole de l’hôpital prescripteur, on utilisera ou non gants, masque, charlotte, blouse. Pour le pansement pendant le branchement, on utilise du Stéri-strip et du Tegaderm, puis un bandage ou une attelle. Au débranchement, le Cathlon est retiré et le point d’injection comprimé quelques instants suivant le protocole.
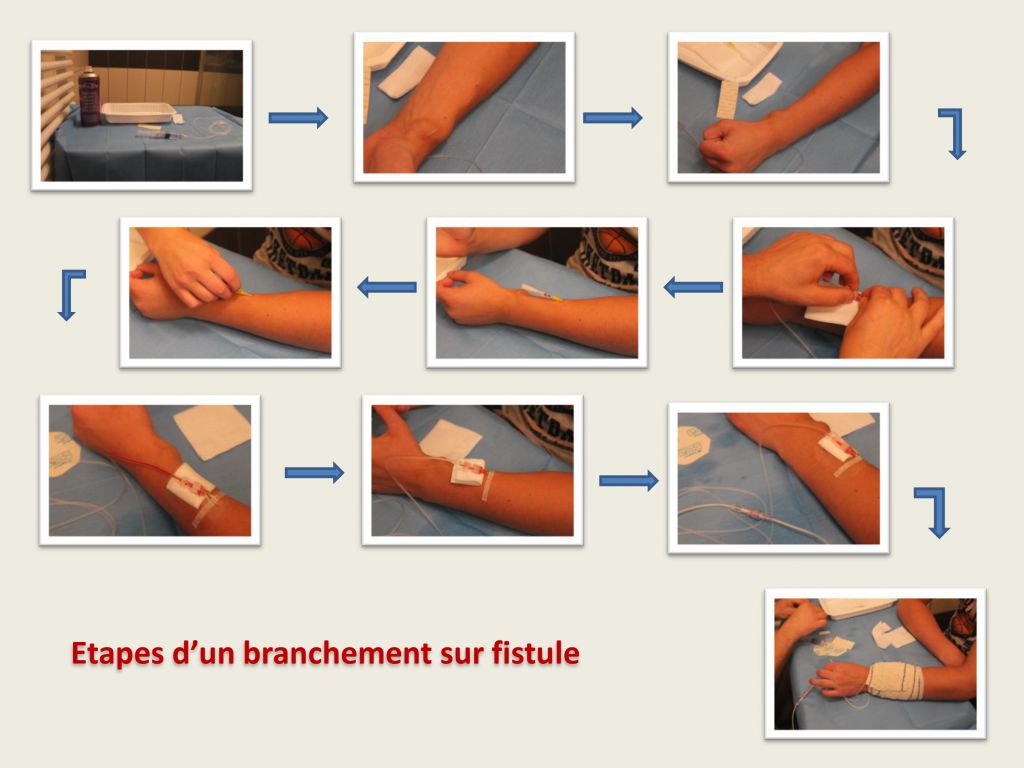
En dehors des branchements, tout pour comme la chambre implantable, la peau protège la fistule et il n’y pas nécessité de pansement. Il est donc possible de prendre des douches et des bains. Par contre quelques précautions sont souhaitables : protéger des coups, mettre des gants ou attelle pour bricoler ou faire certains sports, éviter les manches de vêtements trop serrées, ne pas porter de charges avec le bras fistulisé, éviter les sports violents.
En raison des contraintes, la fistule est plutôt prescrite aux adolescents et aux adultes. Cette technique est utilisable à l’hôpital et à domicile.
Les poches de nutrition
La composition
La nutrition parentérale couvre les besoins nutritionnels normaux, et les éventuels besoins supplémentaires liés à la maladie, ou apporte un complément en cas de carences. Elle est adaptée aux besoins particuliers de chaque individu. Ce mélange nutritif est stérile. Il peut contenir :
- De l’eau = en plus de couvrir les besoins hydriques si nécessaire, cette eau sert à rendre liquide le mélange pour qu’il soit perfusable.
- Des protéines ou protides ou solutions d’acides aminés.
- Du glucose ou hydrates de carbone ou glucides.
- Des lipides ou acides gras ou émulsions de triglycérides et de phospholipides.
- Des micronutriments = minéraux et oligoéléments (fer, cuivre, zinc, calcium, magnésium, manganèse, sodium, potassium, phosphore, cobalt, iode, sélénium, molybdène, chrome, fluor, chlore), et vitamines (A, B C, D, E, K, PP).
- Des médicaments = quelques très rares médicaments, tels que les antiulcéreux, peuvent être inclus dans la poche de parentérale, uniquement avec accord du médecin prescripteur. En effet de nombreux autres médicaments risquent de faire précipiter le soluté, entrainent une obstruction de la voie de perfusion et une embolie pulmonaire. Pour tous les autres médicaments à administrer par voie veineuse, se conformer à la prescription médicale concernant la voie de perfusion à utiliser, en préférant une autre voie que celle de la parentérale.
Les compartiments
Dans la plupart des cas, les macronutriments et micronutriments sont administrés grâce à des poches souples multi-compartimentées où chaque soluté se trouve dans un compartiment séparé de son voisin par une thermo soudure qui est rompue au moment de son utilisation, ce qui permet une meilleure conservation.
Il existe des poches bi-compartimentées (Glucides + Acides Aminés) ou tri-compartimentées (Glucides + Acides Aminés + Lipides).
Ces compartiments permettent un stockage de chaque soluté sans avoir recours à une réfrigération et ainsi une durée de conservation qui peut aller à 4 semaines. On trouve sur le marché des solutions de glucides, d’acides aminés et des émulsions lipidiques de compositions et concentrations différentes.
Dans tous les cas de figure les vitamines et les oligoéléments sont à rajouter à ces mélanges au moment de l’administration au patient, à condition d’être très strict sur les conditions d’asepsie.
Les poches à la carte
Dans certains cas, notamment en néonatologie ou pour des indications pathologiques très particulières, il est nécessaire de devoir préparer un mélange nutritif à la carte et pour cela on mélange dans une poche vide les macronutriments à partir de contenants séparés. Ceci permet de limiter le nombre de manipulations et donc le risque de contaminations du mélange nutritif pour une meilleure sécurité du patient. On appelle ces poches des SLF : selon la formule.
En revanche, il est nécessaire de conserver ces poches au frais (maxi 4°C) et leur conservation est limitée (utilisables 10 jours à partir de la date de fabrication si les vitamines sont incluses dans la poche). Sans vitamines incluses, la conservation est de 13 jours. Malgré la compartimentation des poches qui contiennent des lipides, la conservation au frais est indispensable. Dans tous les cas il est impératif de respecter la chaîne du froid.
Ces poches sont préparées stérilement en laboratoire.
La pompe
 Depuis l’arrêté du 18 juin 2014 (effectif au 1er septembre 2014), la perfusion de la nutrition parentérale doit se faire obligatoirement avec une pompe.
Depuis l’arrêté du 18 juin 2014 (effectif au 1er septembre 2014), la perfusion de la nutrition parentérale doit se faire obligatoirement avec une pompe.
Il existe deux types de pompe : fixe ou portable. L’intérêt de la pompe portable est de pouvoir être utilisée en ambulatoire (pouvoir se déplacer librement tout en étant branché).
Dans les poches de parentérale, le glucose, en plus d’être énergétique, sert à réguler l’osmolarité du soluté.
Pour éviter l’hyperglycémie en début de perfusion et l’hypoglycémie au débranchement, des paliers croissants et décroissants sont effectués au début et en fin de perfusion.
Ils permettent au corps d’adapter son débit d’insuline en fonction de l’apport en glucose.
 Le débit de la pompe est ajusté en fonction du gabarit du patient (âge, poids).
Le débit de la pompe est ajusté en fonction du gabarit du patient (âge, poids).
Le volume dépend de la pathologie et des apports nécessaires.
Chaque cas étant particulier, il est impératif de se conformer à la prescription technique médicale.
Le retour à domicile
 Le retour à domicile des premiers patients en nutrition parentérale date de la fin des années 70. La loi concernant l’allocation d’éducation spéciale des enfants datant de 1963, elle rend effective la reconnaissance des soins de haute technicité à domicile à partir de 1991. Depuis la loi du 1er avril 2002 créant les 6 compléments de l’AES et la loi du 11 janvier 2005 créant les MDPH et le guichet unique, la prise en charge des enfants a suivi la modernisation des techniques.
Le retour à domicile des premiers patients en nutrition parentérale date de la fin des années 70. La loi concernant l’allocation d’éducation spéciale des enfants datant de 1963, elle rend effective la reconnaissance des soins de haute technicité à domicile à partir de 1991. Depuis la loi du 1er avril 2002 créant les 6 compléments de l’AES et la loi du 11 janvier 2005 créant les MDPH et le guichet unique, la prise en charge des enfants a suivi la modernisation des techniques.
Avant 2006 les adultes dépendaient de la Cotorep qui ne gérait que la vie professionnelle aménagée ou réduite. Depuis 2006, seule la PCH peut prendre en charge une partie des soins adultes (aide humaine et dépenses supplémentaires).
Le plus souvent possible, après la mise en route de la NP (nutrition parentérale) à l’hôpital, il est proposé un retour à domicile du patient, enfant ou adulte. L’arrêté du 18 juin 2014 réglemente la prise en charge de la NP à domicile par les prestataires de santé à domicile sous le contrôle des hôpitaux prescripteurs pour la première sortie à domicile en NP ou centres experts pour la NP au long court. L’éducation thérapeutique doit se faire dans le centre expert pour la gestion du matériel (péremption), les conduites à tenir en cas d’incidents, voire même la formation aux techniques de soins pour le patient, les parents ou l’entourage.
 Le retour à domicile est effectué lorsque toutes les exigences sont remplies : stabilité de l’état du patient, logistique, formation du patient, de la famille, de l’entourage ou de l’infirmier libéral, protocoles écrits, conditions d’hygiène du domicile, organisation de l’hospitalisation d’urgence du patient en cas d’incidents.
Le retour à domicile est effectué lorsque toutes les exigences sont remplies : stabilité de l’état du patient, logistique, formation du patient, de la famille, de l’entourage ou de l’infirmier libéral, protocoles écrits, conditions d’hygiène du domicile, organisation de l’hospitalisation d’urgence du patient en cas d’incidents.
La progression du matériel (pompes miniaturisées, composition des poches) a permis au fur et à mesure de sécuriser la vie des patients à domicile. Il existe maintenant des pompes programmables pour les paliers et les départs différés, ainsi que des pompes communicantes. L’utilisation de sac à dos avec ou sans roulettes contenant la pompe et la poche permet tous les déplacements à l’extérieur.
Tous ces matériels autorisent une vie quasi normale. Le respect strict des règles d’asepsie, d’hygiène et des protocoles réduit les complications, les hospitalisations d’urgence et donne à la vie à domicile une qualité raisonnable. Avec une bonne organisation et une bonne logistique du matériel, chacun peut prendre ses marques et se sentir à l’aise dans la vie quotidienne.
Le Guide pratique du quotidien à domicile de notre site donne un bon aperçu des possibilités de vie à domicile des patients en nutrition artificielle, parentérale et entérale.
